Galería de imágenes - Cirugía de Tejidos Blandos
Carolina Oliver, Beatriz Belda
Contacto: beabeldalop@gmail.com
Cirugía reconstructiva: injertos de piel
La cirugía reconstructiva permite cerrar grandes defectos que no pueden ser cerrados por primera intención mediante la aposición directa de la piel. Existen diversas modalidades de reconstrucción cutánea, las cuales se adaptarán a cada paciente en función del tamaño del defecto y la localización anatómica del mismo.
Un injerto cutáneo es una lámina de piel autógena donante que se utiliza para la reconstrucción de defectos cutáneos de espesor total que no pueden cerrarse primariamente o por el uso de colgajos cutáneos. Este tipo de injerto cutáneo está completamente separado del suministro vascular de la zona donante y depende exclusivamente de la zona receptora vascularizada para su nutrición y supervivencia. La localización más común para el uso de este tipo de injerto es la extremidad distal (distal al carpo/tarso). Los injertos pueden ser de espesor total (epidermis y dermis entera) o espesor parcial (epidermis y una porción de la dermis) y ambos a su vez pueden ser en forma de malla o no. Los injertos de espesor parcial se utilizan habitualmente en cirugía humana; sin embargo, requieren un equipo especial para su recolección, por lo que su uso en veterinaria es muy poco frecuente.
La calidad del tejido receptor y la adecuada manipulación de los tejidos durante la recolección y colocación del injerto, además de los cuidados postoperatorios y la inmovilización del miembro, son claves para el prendimiento y la supervivencia del injerto.
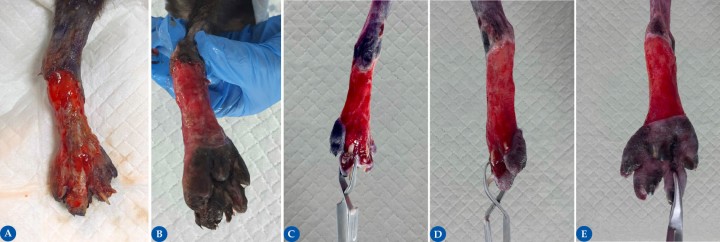
Figura 1
Paciente felino, hembra de 5 meses que se presenta varios días después de haber sufrido un accidente de coche con un defecto cutáneo por avulsión de la piel en la zona tarso-metatarso-falángica izquierda, con exposición parcial de hueso (metatarsos distales y falanges proximales, medias y distales de los dedos 3 y 4, cara dorsal (1A) y plantar (1B). Las imágenes 1C (dorsal), 1D (lateral) y 1E (plantar) muestran la herida 8 días después tras un debridamiento quirúrgico inicial y cambios de apósito y vendaje seriados. La preparación del lecho receptor es de vital importancia para asegurar el prendimiento del injerto, por lo que el objetivo es obtener un tejido de granulación, libre de infección y con una adecuada vascularización, además de obtener un recubrimiento del hueso o ligamentos en aquellos casos en los que estos estén expuestos.
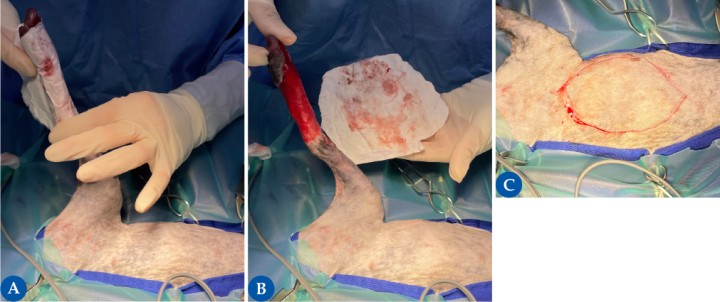
Figura 2
Es muy importante seleccionar adecuadamente el área donante. Para obtener un buen resultado estético, idealmente el lugar donante debe tener el pelo del mismo color, textura, longitud y grosor al pelo circundante del lecho receptor. Además, el área donante debe tener la suficiente piel para permitir el cierre de la herida sin tensión tras la obtención del injerto. En este caso, se seleccionó la región torácica y abdominal lateral, uno de los lugares donantes más comunes. Esta presenta una piel delgada, abundante y con una buena cobertura de pelaje, ofreciendo buenos resultados estéticos y permitiendo una adecuada aposición con mínima morbilidad. Las figuras 2A y 2B reflejan un ejemplo de cómo estimar la cantidad de tejido que se necesita reseccionar para el injerto. Se toma un trozo de papel, en este caso el envoltorio estéril de los guantes quirúrgicos, y se posiciona alrededor del defecto, dejando una impronta de sangre en el papel; el papel luego se recorta alrededor de la zona “marcada” y se coloca en la zona donante, usándose como patrón para el corte de piel (2C).
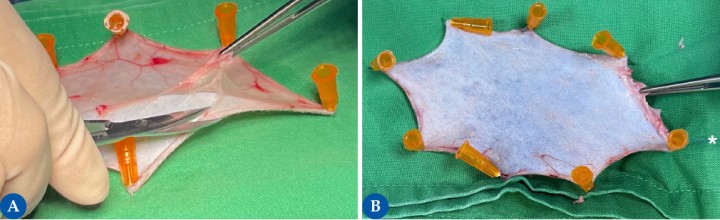
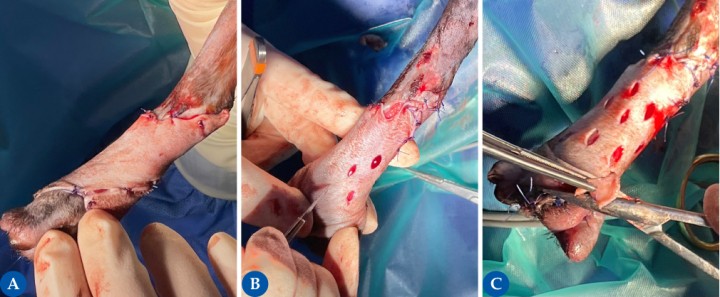
Figura 3
Una vez obtenido el injerto, este debe mantenerse tenso y firme para facilitar la adecuada resección del tejido subcutáneo (SC). La figura 3A muestra el injerto obtenido, el cual es inmovilizado mediante la aplicación de agujas hipodérmicas estériles en los bordes del injerto. Para la preparación del injerto, se debe reseccionar todo el tejido SC y la grasa, preservando los folículos pilosos (3B) para favorecer un adecuado crecimiento del pelo y mantener una estética adecuada. Es importante que cuando coloquemos el injerto en la zona receptora, recordemos la dirección del crecimiento del pelo. Una manera de garantizarlo es colocando una sutura en uno de los extremos (asterisco). En nuestro caso, la sutura está en la zona caudal del injerto, misma dirección hacia la que crece el pelo en esta zona.
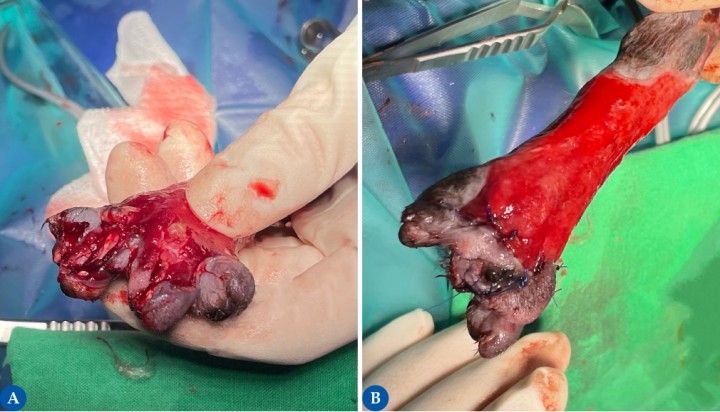
Figura 4
El lecho receptor debe ser capaz de proporcionar una adecuada vascularización al injerto. Por ello, los injertos deben ser colocados sobre un adecuado tejido de granulación, libre de infección y detritos, que permitan una conexión de las arterias y venas del lecho receptor al tejido donante. Los injertos pueden fracasar si se colocan sobre tejidos crónicos, lechos con grasa avascular, sobre tejidos de granulación hipertróficos, hueso, cartílago, tendón o nervio. En la figura 4A se observa la epífisis distal de los metacarpianos 3 y 4 demostrando una luxación metacarpo-falángica de ambos. Los restos de ligamentos dorsales han sido reseccionados, ya que no eran funcionales. La parte de metacarpiano expuesta se ostectomiza y se amputan las falanges proximal, media y distal de ambos dedos, preservando la piel y las almohadillas. En la figura 4B se muestra la reconstrucción del área mediante la técnica llamada “Phalangeal fillet” que consiste en la preservación de las almohadillas digitales sobre un pedículo cutáneo vascularizado que servirá de protección durante el apoyo de la extremidad del área ausente de metacarpianos, metatarsianos (como en este caso) o falanges.
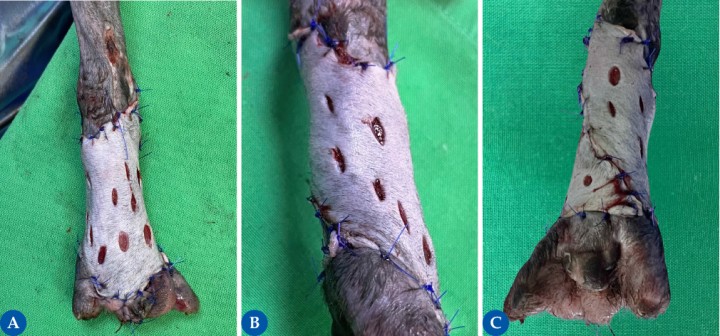
Figura 5
En la figura 5A se muestra la aplicación del injerto de espesor completo obtenido. Se suturan los bordes del injerto mediante el uso de un patrón interrumpido simple o en X. En la figura 5B se muestra el injerto de espesor completo y la realización de las incisiones para su conversión a injerto en malla, el cual está recomendado en la mayoría de los casos ya que permite el drenaje del injerto y confiere elasticidad, adaptabilidad y expansión. Las incisiones pueden realizarse también antes de la aplicación del injerto sobre la herida. Para ello, se realizan incisiones paralelas y en fila escalonada de 1 a 2 cm de longitud y entre 0,5 a 2 cm de separación entre uno y otro. Para obtener una mejor estética, se recomienda realizar estas incisiones siguiendo las líneas de tensión de la piel. Tras realizar las incisiones, el injerto se expande y los bordes del injerto sobrantes en la zona distal se recortan (Fig. 5C).
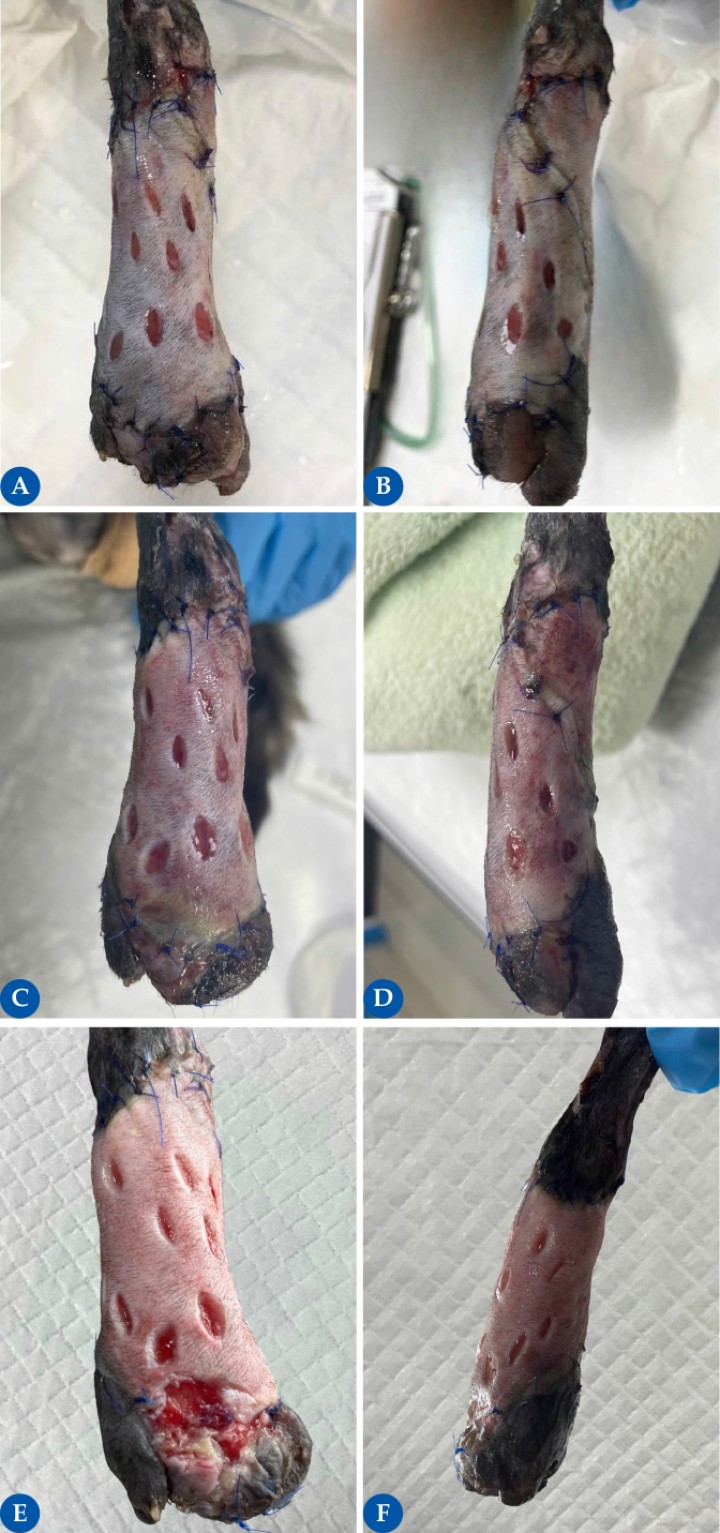
Figura 6
Imágenes del injerto tras la cirugía (6A dorsal, 6B lateral, 6C plantar). Los injertos deben estar protegidos mediante un apósito absorbente no adherente y la aplicación de un vendaje almohadillado para la inmovilización de la zona (dependiendo de la zona a inmovilizar y el tamaño del paciente puede añadirse una férula). Los vendajes confieren inmovilización, protección frente a traumas y absorción de fluidos. El primer cambio de vendaje se debe realizar a las 24 a 48 h con especial cuidado de no levantar el injerto al retirar el apósito, por lo que se recomienda que el animal esté sedado para evitar el daño inadvertido del injerto. Posteriormente, los cambios de vendaje pueden variar desde 2 a 5 días, dependiendo del aspecto del injerto y de si se encuentran o no complicaciones. Estos cambios deben realizarse al menos durante 2-3 semanas tras la cirugía. Durante todo este periodo, es importante manejar el injerto bajo condiciones estériles.
Figura 7
Con la progresión de la vascularización puede seguir observándose los cambios de color característicos del injerto. Cuando se colocan inicialmente, los injertos son pálidos. Durante las 48 horas siguientes, a medida que comienza la inosculación (fase de anastomosis entre los vasos del lecho receptor y el injerto), el injerto puede tener un color entre rojo y morado oscuro debido a la congestión, ya que el flujo de entrada tiende a superar al de salida. Esto da paso a un tono rojizo más claro entre las 72 y 96 horas. En el séptimo u octavo día postoperatorio, todo el injerto es de color rojo a rosa si la supervivencia es completa. Hacia el día 14 se recupera gradualmente un color rosa pálido más normal. Las zonas de necrosis avascular se indican por una coloración pálida persistente (blanquecina o verde claro); estas zonas sufrirán necrosis y luego se desprenderán. La necrosis isquémica seca puede aparecer como una decoloración negra. Utilizando nuestro caso de ejemplo, obsérvese los cambios de color y aspecto durante los días 2 (7A dorsal, 7B lateral), 6 (7C dorsal, 7D lateral) y 9 (7E dorsal, 7F lateral) del periodo postoperatorio. En el día 6 (7C), se observó una pequeña zona verdosa en el aspecto más distal que acabó siendo debridada (7E), ya que adquirió un color grisáceo, con descarga mucopurulenta y sin adhesión al lecho receptor. Esta herida se dejó cicatrizar por segunda intención y se trató localmente con alginato cálcico y miel de manuka durante varios días.
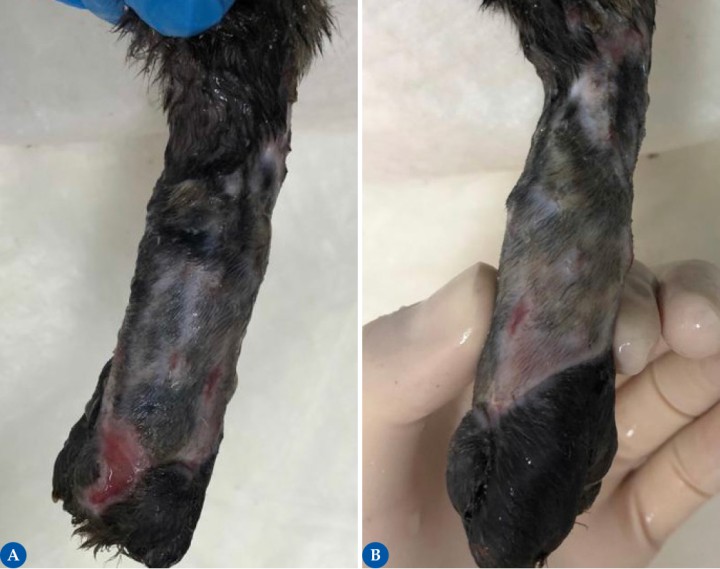
Figura 8
Injerto de espesor completo en malla a las 4 semanas tras la intervención quirúrgica, cara dorso-medial (Fig. 8A) y plantar (Fig. 8B). Las imágenes muestran una cicatrización casi completa del injerto (las incisiones en malla están cercanas a la epitelización completa, pero aún se observan pequeñas zonas con tejido de granulación), adquiriendo un color, textura y elasticidad similar al lecho receptor. En el presente caso, casi el 100 % del injerto fue aceptado con éxito. Las causas más comunes por las que se produce un fallo del injerto son una inadecuada inmovilización, infección y separación del lecho por fluidos. Todo ello impide la nutrición y revascularización del injerto. La acumulación de líquido separa mecánicamente el injerto de su lecho receptor. La ventaja que ofrecen los injertos en malla es que no requieren de la colocación de drenajes para vaciado, permitiendo un drenaje continuo. Los cambios de vendaje frecuentes y de manera minuciosa y estéril ayudarán a prevenir la infección o monitorizarla y tratarla si esta aparece.
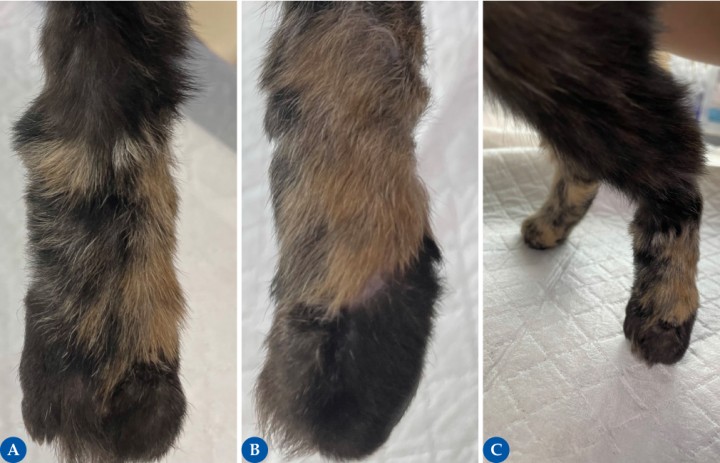
Figura 9
El crecimiento de pelo suele evidenciarse a partir de las 2-3 semanas tras la cirugía. Un crecimiento escaso del pelo puede deberse a un daño del folículo piloso durante la resección del tejido subcutáneo o debido a una pobre revascularización del injerto. Las figuras 9A (dorsal) y 9B (lateral) muestran un completo crecimiento de pelo a las 6 semanas tras la intervención quirúrgica, adquiriendo un color y longitud similar al lecho receptor. Además, se observó una funcionalidad total de la extremidad, con apoyo de peso (9C) y ausencia de anormalidades (como cojera) durante el examen ortopédico.