Caso clínico de Medicina Felina
J. I. Cristóbal, A. B. García, R. Barrera, F. J. Duque
Contacto: jignacristob@gmail.com
Historia clínica
Se recibió en el Servicio de Medicina Interna del Hospital Clínico Veterinario de la Universidad de Extremadura un gato Común Europeo, macho, no castrado, de 2 años de edad, correctamente vacunado y desparasitado, que vive en una casa sin contacto con el exterior. En la anamnesis el propietario comentó que, desde hacía aproximadamente 3 meses, notaba que el paciente no podía saltar a lugares a los que normalmente accedía y presentaba debilidad de las extremidades posteriores.
En la exploración física el gato presentaba una condición corporal de 3/6, con un peso de 3,5 kg. La auscultación cardiopulmonar era normal, con una frecuencia cardiaca de 208 lpm y una frecuencia respiratoria de 28 rpm. La temperatura rectal era normal (38,8 ºC). El estado de hidratación era correcto, con un tiempo de relleno capilar inferior a 2 segundos y ausencia de persistencia de pliegue cutáneo. Las mucosas se encontraban congestivas y se observó pérdida de masa muscular generalizada, dolor a la palpación de las extremidades posteriores, ataxia y debilidad del tercio posterior.
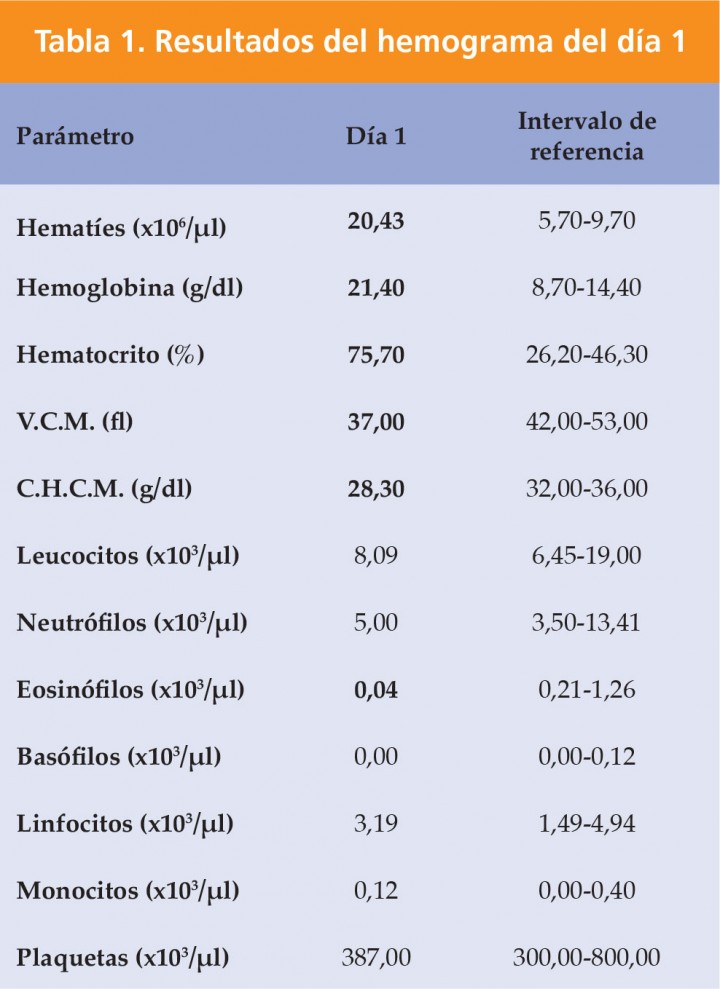
Inicialmente se realizó un análisis de sangre, incluyendo hemograma completo (Mindray BC-5300 Vet, Shenzhen) y bioquímica sanguínea (Saturno 100 Crony Instruments, Roma). Se observó policitemia, con un hematocrito del 74 % (intervalo de referencia = 26,2-46,3 %) (Tabla 1). El resto del análisis de sangre fue normal.
V.C.M.: Volumen Corpuscular Medio; C.H.C.M: Concentración de hemoglobina corpuscular media. Los valores alterados se representan en negrita.
¿Cuál es el diagnóstico diferencial más probable ante una policitemia?
Es muy importante distinguir entre los diferentes tipos de policitemia: policitemia relativa y policitemia absoluta; esta última se divide, a su vez, en primaria y en secundaria.
La policitemia relativa está causada, fundamentalmente, por una hemoconcentración debida a situaciones de deshidratación severa, y como resultado de una contracción esplénica significativa. La elevación del hematocrito en estos casos suele ser menos marcada (55-65 %).1
La policitemia absoluta primaria (o policitemia vera) es una enfermedad mieloproliferativa en la que se produce una proliferación clonal de precursores hematopoyéticos e incremento de la masa eritrocitaria, todo ello independientemente de los niveles de eritropoyetina. Se atribuye sobre todo a animales jóvenes o de edad media y no hay predilección por la raza o el sexo.2
Por último, la policitemia absoluta secundaria es el resultado de un incremento en la producción de eritropoyetina, que puede ser apropiada debido a situaciones de hipoxia, como, por ejemplo, comunicaciones cardiovasculares de derecha-izquierda, enfermedad pulmonar crónica, obesidad, habitar en lugares de gran altitud o, por el contrario, inapropiada, debido a enfermedades renales, neoplasias renales secretoras de eritropoyetina u otras neoplasias.2
¿Qué prueba(s) diagnóstica(s) sería importante realizar para llegar al diagnóstico definitivo?
En primer lugar, es muy importante una historia clínica detallada y un examen físico completo. Posteriormente, y como mínimo, se debería realizar hematología, bioquímica sanguínea y análisis de orina.1
En los pacientes en los que se sospeche de una policitemia relativa debido a deshidratación se observarán hallazgos como un aumento de las proteínas totales séricas, azoemia prerrenal y aumento de la densidad urinaria. En estas situaciones lo indicado es administrar fluidoterapia intravenosa. Así, tras la administración de la misma, se observaría una resolución de la eritrocitosis, confirmando el diagnóstico.2 En nuestro caso, el paciente se encontraba correctamente hidratado y no presentaba un aumento de la concentración plasmática de proteínas totales, por lo que se descartó este tipo de policitemia.
Continuando con el protocolo diagnóstico, se debe diferenciar entre una policitemia absoluta primaria y secundaria. Debido a que el diagnóstico de policitemia primaria se realiza mediante exclusión de las causas de policitemia secundaria, hay que estudiar dichas causas. En el examen físico se pueden observar anormalidades, como soplos a la auscultación, incremento de la frecuencia respiratoria o signos indicativos de una posible neoplasia. Es importante también obtener los niveles de saturación de oxígeno arterial para descartar que el animal presente hipoxia. Por tanto, si estamos ante una eritrocitosis en presencia de saturación de oxígeno normal y no hay indicios de que existan anomalías que provoquen una policitemia secundaria, se podría confirmar el diagnóstico de policitemia primaria o policitemia vera.2
En nuestro caso, se hizo un estudio radiológico del tórax y una ecocardiografía para descartar enfermedades pulmonares y cardiacas. Posteriormente, se realizó una ecografía abdominal completa, con especial interés en detectar posibles alteraciones renales. En ninguna de las pruebas realizadas se observaron anormalidades. Además, se midió la saturación de oxígeno en una muestra de sangre arterial, cuyo valor se encontraba dentro de la normalidad (SpO2 = 98 %; rango de referencia > 95 %).
Tras la realización de estas pruebas, se extrajo una muestra de sangre para medir los niveles de eritropoyetina sérica. El análisis se llevó a cabo mediante técnica ELISA (Laboklin, laboratorio de diagnóstico clínico veterinario, Madrid), obteniéndose un resultado de 5,8 U/l (valores de referencia < 6 U/l). Esta prueba, sin embargo, no debe sustituir al resto de evaluación diagnóstica, sino que ayuda a distinguir entre policitemias primarias y secundarias. En las policitemias secundarias el valor se encuentra incrementado, ya que niveles por debajo del 92 % de saturación de oxígeno arterial y la presencia de algunos tumores estimulan la producción de eritropoyetina. Sin embargo, en casos de policitemia vera, se ha descrito que los valores de eritropoyetina se encuentran por debajo o dentro del rango de referencia. Por otro lado, esta prueba presenta algunas limitaciones, ya que se ha observado que hay superposición entre los valores de referencia de eritropoyetina en animales normales y los que padecen policitemias primarias. Además, en medicina humana se ha comprobado que la secreción de eritropoyetina sigue un ritmo circadiano, por lo que su secreción puede ser intermitente.3
¿Cuáles son los diferentes planes terapéuticos que podríamos llevar a cabo?
El tratamiento inicial y más importante de la policitemia es controlar los signos clínicos. Esto es posible reduciendo el hematocrito mediante flebotomías. En el caso de las policitemias secundarias, lo ideal es tratar la causa primaria que la está provocando, pero si esto no es posible (por ejemplo, en algunas enfermedades cardiacas congénitas, tumores renales, etc.) el manejo se llevaría a cabo de la misma manera que en la policitemia primaria.1
La flebotomía consiste en la extracción de una determinada cantidad de sangre periférica, reduciendo así rápidamente los niveles de hematocrito y reponiendo el volumen sanguíneo con soluciones cristaloides o coloides. La cantidad recomendada que se puede extraer del animal oscila entre 15 y 20 ml/kg, lo que resulta en una reducción del 15 % del hematocrito.4 Otra forma de calcular la cantidad de sangre a extraer del paciente es utilizando la siguiente fórmula:3
Volumen sanguíneo=PC x k x ((HCTA-HCTD)/HCTA)
Donde: PC = peso corporal, k = 0,07 para gatos y 0,09 para perros, HCTA = hematocrito actual y HCTD = hematocrito deseado.
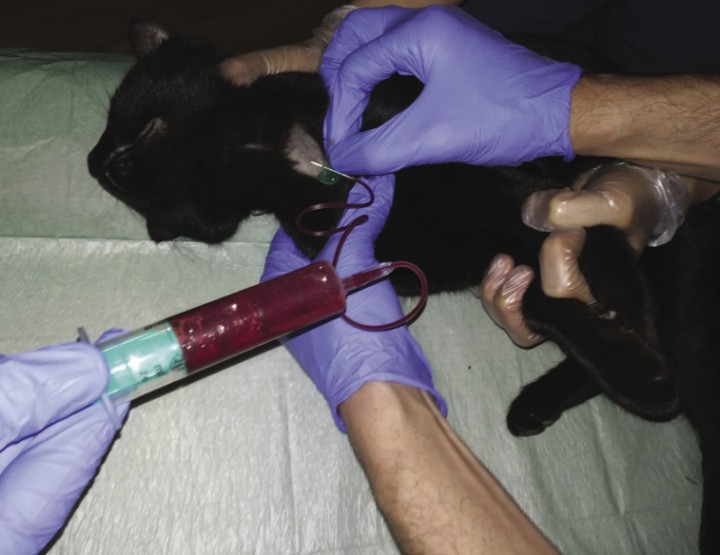
En nuestro caso se decidió hospitalizar al animal y realizar una flebotomía, extrayéndose 50 ml de sangre, aunque el procedimiento no se realizó con facilidad debido a la alta viscosidad de la misma (Fig. 1). Se repitió el análisis de sangre un día después de la flebotomía (día 2), obteniéndose un valor de hematocrito del 66,20 %. Además, el gato mejoró su estado de ánimo, ya que se encontraba más activo.
Figura 1
Imagen de la flebotomía en la vena yugular llevada a cabo el día 1.
Otra de las formas de poder llevar a cabo flebotomías es mediante el uso de sanguijuelas. En un estudio realizado por Nett et al. en el año 2001 se comprobó que pueden ser usadas satisfactoriamente en gatos con policitemia primaria.5
En los casos en los que sea necesario efectuar flebotomías más de una vez cada cuatro semanas para mantener los niveles de hematocrito, o cuando la realización de dicho procedimiento resulte muy complicada debido a la viscosidad sanguínea, se recomienda comenzar con la terapia mielosupresora. El fármaco de elección en este caso es la hidroxiurea y las dosis recomendadas son las siguientes: 50 mg/ kg cada 48 horas; 30 mg/kg al día durante 7 días seguido de una dosis de mantenimiento de 15 mg/kg cada 24 horas o 12,5 mg/kg cada 24 horas. Las dosis en este caso son muy variables, debido a que deben ser ajustadas a cada individuo.6
En nuestro caso, tras la realización de la flebotomía, se plantearon al propietario las diferentes opciones de tratamiento a largo plazo. Debido al manejo del paciente y a la dificultad para la extracción de sangre mediante flebotomía, se decidió comenzar con la terapia mielosupresora, administrando al gato una dosis de 30 mg/kg cada 48 horas de hidroxiurea.
Por último, existen otras opciones de tratamiento, aunque aún se utilizan poco y no se dispone de mucha información respecto a su eficacia. Una de ellas es el uso del clorambucilo, usado en medicina humana, aunque con altas probabilidades de incrementar el riesgo de leucemia. Otra es el tratamiento con radiofósforo mediante 32P, cuyo uso ha demostrado ser eficiente en la policitemia canina, aunque debido a las necesidades de alta seguridad radiológica, su aplicación es muy limitada.2
¿Qué plan de seguimiento se recomendaría en este tipo de enfermedad?
Debido a los pocos casos descritos en la especie felina, no existe un plan de seguimiento estandarizado. En nuestro caso, se decidió citar al paciente una vez a la semana durante el primer mes para, según la sintomatología, ir aumentando estas revisiones a lo largo del tiempo. En cada revisión, se optó por realizar una anamnesis adecuada y exploración física completa en busca de cualquier cambio significativo en el animal, además de una hematología completa para medir los niveles de hematocrito y detectar posibles variaciones en el resto de la hematología, ya que la administración de hidroxiurea puede causar a largo plazo leucopenia y trombocitopenia.7
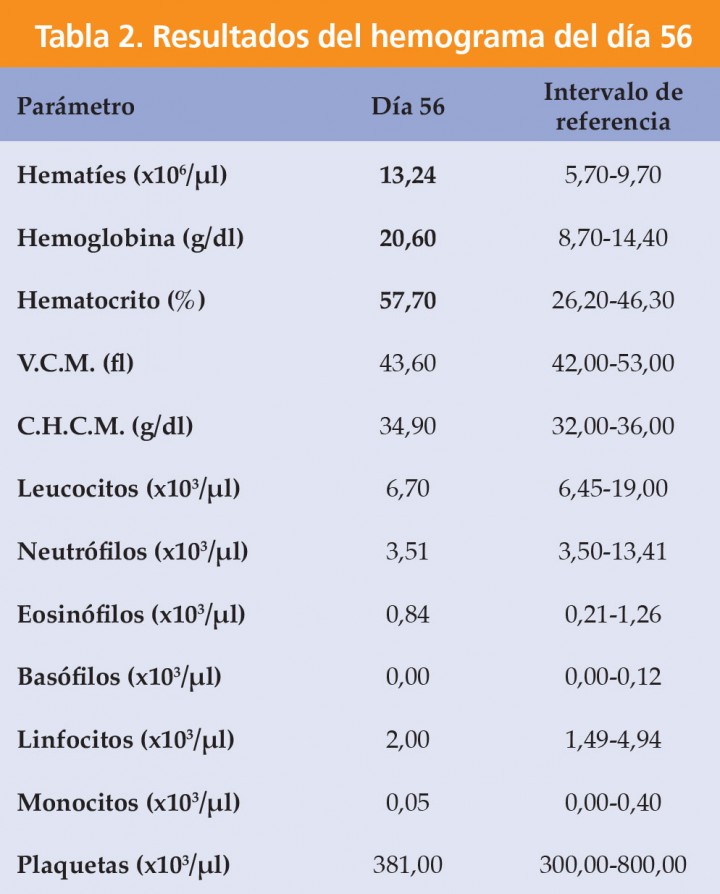
Una semana después del inicio del tratamiento (día 7), el gato volvió a revisión, encontrándose mucho más ágil, más activo y capaz de subir a sitios sin dificultad. Se repitió la hematología y se observó un hematocrito del 63,80 %. Se continuó revisando al paciente una vez por semana, observándose una evidente mejoría en la sintomatología y en el análisis de sangre. Los valores de la última analítica (día 56) se muestran en la Tabla 2. En ella destaca un descenso del hematocrito hasta el 57,60 %.
V.C.M.: Volumen Corpuscular Medio; C.H.C.M: Concentración de hemoglobina corpuscular media. Los valores alterados se representan en negrita.
En el momento en el que se describe este caso, el animal continúa estable, sin presentar sintomatología asociada a la enfermedad. Sigue con una dosis de 30 mg/kg cada 48 horas de hidroxiurea.
Discusión
La policitemia vera es una enfermedad poco frecuente en la clínica de pequeños animales, aunque debería formar parte del diagnóstico diferencial en aquellos casos en los que existan signos neurológicos, más aún si las mucosas aparecen congestivas.6,7 En nuestro caso, el gato fue atendido por una sintomatología muy inespecífica, pero, sobre todo, se caracterizaba por debilidad y ataxia de las extremidades posteriores, además de mucosas congestivas, signos clínicos típicos en casos de policitemia. Esto se debe a la alta viscosidad de la sangre, que provoca una disminución del flujo sanguíneo, lo que resulta en una distensión de los vasos pequeños y capilares y, por tanto, un incremento del riesgo de hipoxia, trombosis y rotura vascular.1
El diagnóstico final de la policitemia vera se basa en un proceso de exclusión, en primer lugar, de policitemia relativa y, posteriormente, de causas de policitemia secundaria.1,2 En nuestro caso, el paciente presentaba una elevación del hematocrito sin encontrarse deshidratado, por lo que se realizaron radiografías de tórax, ecocardiografía, ecografía de abdomen y medición de la saturación arterial de oxígeno, descartando el resto de causas que provocan una policitemia secundaria. Adicionalmente, se midieron los niveles de eritropoyetina, encontrándose dentro de los valores de referencia. Este resultado, junto con el hecho de que no se halló ninguna otra causa de policitemia, confirmaba el diagnóstico de policitemia vera. La determinación de los niveles de esta hormona puede ser útil en aquellos casos en los que la causa no esté claramente definida después de completar todo el procedimiento diagnóstico.3
En cuanto al tratamiento, como se ha comentado anteriormente, se fundamenta en disminuir la cantidad de hematocrito, inicialmente mediante flebotomías y posteriormente, si la primera opción no se puede llevar a cabo, mediante terapia mielosupresora con hidroxiurea. En nuestro caso, únicamente se llevó a cabo una flebotomía y posteriormente se comenzó con una dosis de 30 mg/kg cada 48 horas de hidroxiurea, con la que continúa estable 8 semanas después. Ambas técnicas a largo plazo pueden presentar complicaciones. Un exceso de flebotomías puede causar deficiencia de hierro, hipoproteinemia, trombosis venosa y edemas periféricos. Por otro lado, el uso de terapia mielosupresora puede resultar en supresión de la médula ósea con leucopenia y trombocitopenia. Además, se han descrito otros efectos secundarios, como pérdida de pelo y sintomatología gastrointestinal.2,7
En un estudio de 2018 sobre una serie de casos se ha observado que los animales tratados correctamente, bien mediante flebotomías o bien mediante terapia médica, presentan un buen pronóstico, llegando incluso a superar los 5 años de supervivencia. Pueden llevar, además, una buena calidad de vida si permanecen asintomáticos o si se consiguen controlar otros signos clínicos.7
En conclusión, la policitemia vera es una enfermedad poco frecuente en medicina felina, si bien sería importante tenerla en cuenta en casos con sintomatología neurológica junto con un aumento del hematocrito. Es importante llevar a cabo siempre un diagnóstico completo por exclusión de otras causas de policitemia. Si el paciente presenta una buena respuesta al tratamiento, el pronóstico es favorable, aunque es necesario considerar los efectos secundarios de los tratamientos a largo plazo.
Fuente de financiación: este trabajo no se ha realizado con fondos comerciales, públicos o del sector privado.
Conflicto de intereses: los autores declaran que no existe conflicto de intereses.
Bibliografía
- 1.
Nitsche EK. Erythrocytosis in dogs and cats: Diagnosis and management. Compend Cont Educ Pract Vet. 2004; 26:104-118.
[Compend Cont Educ Pract Vet] - 2.
Hohenhaus AE. Primary Policythemia and Erytrocytosis. En: Ettinger SJ, Feldman EC, Coté E. Textbook of Veterinary Internal Medicine: Diseases of the Dog and the Cat. Vol 1. 8th edition. St. Louis (Missouri): Elsevier; 2017; 2113-2117.
- 3.
Cook SM, Lothrop CD. Serum erythropoietin concentrations measured by radioimmunoassay in normal, polycythemic, and anemic dogs and cats. J Vet Intern Med. 1994; 8(1):18-25.
[PubMed] - 4.
Meyer HP, Slappendel RJ, Greydanus-van der Putten SW. Polycythaemia vera in a dog treated by repeated phlebotomies. Vet Q. 1993; 15:108-111.
[PubMed] - 5.
Nett CS, Arnold P, Glaus TM. Leeching as initial treatment in a cat with polycythaemia vera. J Small Anim Pract. 2001; 42:554-556.
[PubMed] - 6.
Evans LM, Caylor KB. Polycythemia vera in a cat and management with hydroxyurea. J Am Anim Hosp Assoc. 1995; 31:434-438.
[PubMed] - 7.
Darcy H, Simpson K, Gajanayake I et al. Feline primary erythrocytosis: a multicentre case series of 18 cats. J Feline Med Surg. 2018; DOI: 10.1177/1098612X17750333.
[PubMed]